Prof. Dr. med. Peter Vajkoczy
Herr Professor Vajkoczy, am 13. September wurde das CyberKnife Center auf dem Campus Virchow offiziell eröffnet. Sogar Berlins Regierender Bürgermeister kam zum Gratulieren. Für Sie ein Grund, an diesem Tag mal etwas weniger zu operieren?
Vajkoczy: Der Anlass war es wert. Schliesslich ist CyberKnife ein wichtiger Baustein, der in unserem Therapiespektrum bislang gefehlt hat.
Sie leiten das CyberKnife Center gemeinsam mit dem Direktor der Klinik für Strahlentherapie, Prof. Volker Budach. Wie kommt es zu dem Schulterschluss zwischen Neurochirurgie und Radioonkologie?
Vajkoczy: Für die Neurochirurgie ist das radiochirurgische Verfahren besonders wichtig. Denn CyberKnife ist vor allem für die Behandlung sehr schwierig zu operierender Tumoren mit einer hohen Komplikationswahrscheinlichkeit gedacht. Dass wir dieses hoch moderne Verfahren nun in einem interdisziplinären Team aus Strahlentherapeuten, Medizin-Physikern und Neurochirurgen anbieten können, ist ein enormer Fortschritt für die Berliner Tumortherapie.
Was kann CyberKnife, was andere Therapieformen nicht können?
Vajkoczy: Mit CyberKnife können wir Tumoren sehr präzise und hoch dosiert bestrahlen, ohne dass das umliegende Gewebe Schaden nimmt. Anders als bei der gewöhnlichen Strahlentherapie reichen schon eine, maximal fünf Bestrahlungseinheiten aus, um den Tumor zu zerstören. Gerade für schwer kranke Patienten ist das ein enormer Gewinn an Zeit und Lebensqualität. Von diesem Vorteil mal abgesehen können wir mit CyberKnife auch Tumoren behandeln, die aufgrund ihrer Nähe zu empfindlichen Nerven- oder Gefässstrukturen gar nicht konventionell bestrahlt werden könnten oder wo ein chirurgischer Eingriff zu risikoreich wäre. Hier schliesst CyberKnife eine echte Lücke.
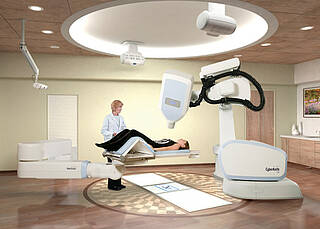
Möglich macht das eine Kombination aus präzisem Bildführungssystem und einem robotergesteuerten Linearbeschleuniger?
Vajkoczy: Das Gerät ist zwar hoch modern und in seiner Präzision unübertroffen. Tatsächlich steckt dahinter aber ein Bestrahlungsverfahren, das schon seit fünf Jahrzehnten seine Wirksamkeit in der Tumorbehandlung bewiesen hat.
Mit CyberKnife werden nicht nur neurochirurgische Tumoren bestrahlt ...
Vajkoczy: Bisherige Indikationen waren vor allem Tumoren im Gehirn und an der Wirbelsäule. Inzwischen werden auch Tumoren der Lunge, Leber oder Nieren bestrahlt, übrigens auch Metastasen. Und es gibt noch eine kleine Gruppe von Patienten mit Gefässmissbildungen, die unbehandelt schwere Hirnblutungen erleiden würden. Auch hier wissen wir, dass das System gut funktioniert.
Sie sind für hoch komplexe Operationen an Kopf und Wirbelsäule bekannt. Wird Ihnen CyberKnife künftig einen Teil Ihrer Arbeit abnehmen?
Vajkoczy: In Einzelfällen sicher schon. Wir setzen die Präzisionsbestrahlung aber nur dann ein, wenn wir wirklich davon überzeugt sind, dass es die bessere Alternative für den Patienten ist. Bei bestimmten komplexen Tumoren ist auch eine Kombinationsbehandlung möglich. Insgesamt handelt es sich aber um eine sehr kleine Patientengruppe.
Patienten, bei denen eine Operation zu risikoreich wäre?
Vajkoczy: Nehmen Sie zum Beispiel einen Patienten mit einem zwei Zentimeter grossen Tumor in der Nähe des Hirnstamms. Wenn Sie hier radikal operieren wollen, besteht ein zwanzigprozentiges Risiko, dass ein Nerv Schaden nimmt und der Patient anschliessend nicht mehr hören, gehen, oder schlucken kann. Das ist eine Komplikation, die das Leben des Patienten radikal verändern würde und die wohl niemand gern in Kauf nehmen möchte. Ich bin sehr froh, dass wir jetzt auch diesen Patienten eine massgeschneiderte, schonende Therapie anbieten können - in diesem Fall eine subtotale Tumorentfernung und anschliessende CyberKnife Bestrahlung des kleinen Restes.
Schliesst denn die nicht-invasive Behandlungsalternative diese Risiken völlig aus?
Vajkoczy: Wir können einen derartigen Tumor mit CyberKnife sehr exakt bestrahlen, so dass praktisch kein Risiko mehr besteht. In einigen Fällen lassen wir noch einen Rand um den Nerv stehen und bestrahlen dann in Intervallen nach. Das wäre mit konventionellen Bestrahlungsmöglichkeiten nicht gegangen.
Trotz dieser Vorteile wollen die Kassen die Kosten für das Therapieverfahren bislang nicht übernehmen ...
Vajkoczy: Das trifft für Berlin zu. In München ist die AOK sogar stolz darauf, Premium-Partner des CyberKnife Centers zu sein. Andere Kassen sind nachgezogen, auch die, die zunächst skeptisch waren.
Welche Argumente geben Sie den Berliner Kassen an die Hand?
Vajkoczy: Mit CyberKnife senken wir ganz klar das Morbiditätsrisiko und bringen den Patienten ins Berufsleben zurück.
Das bedeutet weniger Folgekosten...
Vajkoczy: Wenn ein Patient nach einer Operation nicht mehr gehen oder nicht mehr sprechen kann, dann bedeutet das nicht nur unendlich viel Leid für ihn und seine Familie. Es zieht auch erhebliche Kosten für Folgebehandlungen und Rehabilitationsmassnahmen nach sich. Man muss das Gesamtpaket sehen. Und natürlich verteilen wir die Therapie nicht nach dem Giesskannenprinzip, sondern wählen die Patienten ganz gezielt aus. Auch das ist ein wichtiger Aspekt, wenn wir über Kosten reden.
Sie sagen, in der Tumortherapie ist die Wirksamkeit des Verfahrens gesichert. Sie haben aber noch mehr mit dem CyberKnife vor ...
Vajkoczy: Der grosse Vorteil einer Uniklinik ist ja, dass hier Forschungsverbünde entstehen. In den Bereichen Schmerz bzw. Trigeminusneuralgie und Epilepsie verfolgen wir derzeit im Rahmen international aufgestellter Konsortien sehr viel versprechende Ansätze. Hier geht es darum, Behandlungsalternativen zur Operation zu entwickeln. Es wird unsere Aufgabe in den nächsten Jahren sein, anhand von Daten zu zeigen, dass die Radiochirurgie auch bei diesen Indikationen wirkt.